変形性膝関節症とは
変形性膝関節症とは、膝を使うことの積み重ねで年齢とともに膝関節内の軟骨がすり減り、膝の痛みや関節の変形が生じる病気です。
変形性膝関節症は進行性の病気です。初期の症状を放置していると、中期、末期へと進行し、症状も悪化していきます。膝の痛みから歩行できない状態となり、場合によっては車いすで外来にみえる方もいます。
進行段階で違う症状
<初期の症状>
・もっとも感じる症状は朝起きたあとのこわばりなど「膝の違和感」・動き始めに痛みが生じることが多く、しばらく休むと痛みがなくなる・一時的な痛みが消失したり再発したりする

<中期の症状>
・痛みの頻度が増え、持続時間も長くなってくる・膝が曲げ伸ばしにくくなる「膝の拘縮」が起こる・階段の上り降りがつらくなり、痛みがでる・正座ができない状態や、しゃがみ込みが困難になる・膝の炎症によって水がたまり、腫れや膝に熱を持つ・見た目にも膝が変形・膝関節で骨同士がこすれ、ゴリゴリ、ミシミシなどの音が鳴る

<末期の症状>
・膝が痛くて歩行が困難に・場合によっては車いすで外来にみえる方も・家事や仕事、買い物、旅行やスポーツなど、日常活動に制限が発生・変形も高度になるため、外見上もO脚が顕著に・膝の見た目と歩行の様子からも、変形性膝関節症だとわかる
【参考リンク】
Q: 膝を伸ばすと痛みがあります。
Q: 走ると膝の外側が痛くなります。
膝関節の変形とその原因
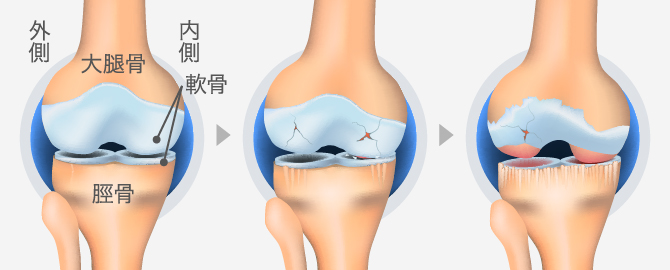
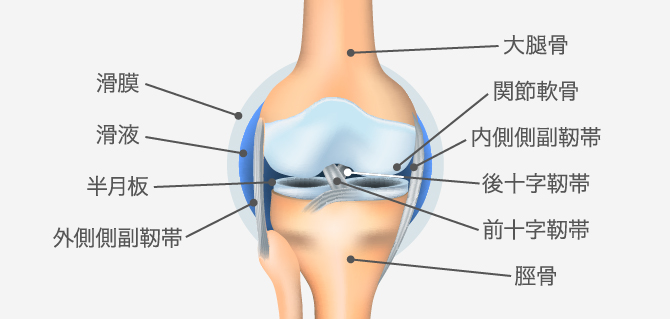
膝の関節は骨や靭帯、半月板などで構成されています。太ももから伸びた大腿骨と脛に伸びる脛骨が向き合っていて、その部分を関節軟骨が覆います。内側側副靭帯、外側側副靭帯、前十字靭帯、後十字靭帯が膝の安定を維持し、内側半月板と外側半月板は骨に直接衝撃が加わらないよう軟骨とともにクッションの役割を担っています。また滑膜の中は、摩擦をなくし動きを滑らかにする滑液(関節液)で満たされた状態です。
この正常な状態が維持できなくなってくると、変形性膝関節症が起こり、進行してしまいます。
変形性膝関節症の膝の状態
変形性膝関節症では関節軟骨がすり減ることで、関節を覆う滑膜に炎症がおきます。この炎症が、変形性膝関節症の痛みの大きな原因です。炎症によって過剰に分泌される滑液が膝の水たまり(水腫)となって膝が腫れることもあります。また、膝の可動範囲が狭くなったり、変形が進行することで骨にまで損傷が及び、歩きにくくなっていきます。
考えられる原因
変形性膝関節症は1次性のものと2次性のものに分けられます。
加齢性変化や筋力低下や過度の膝の使用などに伴って軟骨がすり減り痛みが出るという、明確な原因がないものを、1次性の変形性膝関節症と言います。また、外傷や疾患などが原因で起こるものを2次性の変形性膝関節症といいます。
<1次性の危険因子例>
| 加齢 | 40代から増え始め、50代以降で急増している統計が報告されています[1]。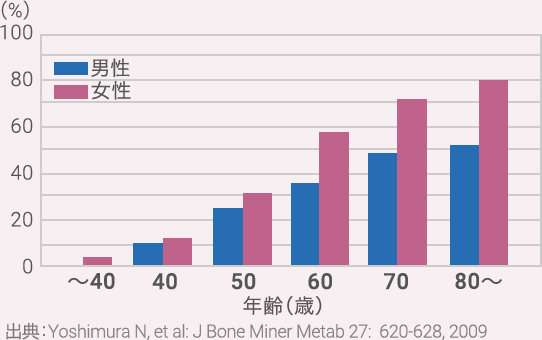 |
| 女性 | 男女比は4:1。女性ホルモン、不安定な靴を履く頻度などが関係すると考えられます。 |
| 肥満 | 全身を支える膝関節には、体重の2~3倍の負荷がかかると言われています。 |
| O脚・X脚 | 膝関節の内側や外側だけに負荷が集中し、軟骨へのダメージも大きくなります。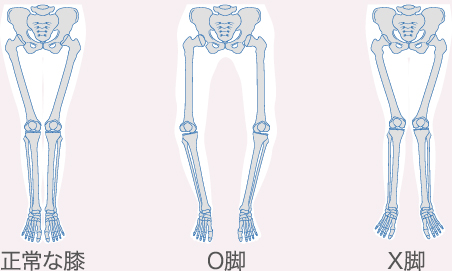 |
| 遺伝子 | 遺伝的因子と環境因子の相互作用によって発症するという見解が報告されています[2][3]。 |
<2次性の危険因子例>
| 炎症性疾患 | 関節リウマチや化膿性膝関節炎による関節炎から併発することがあります。 |
| 腫瘍性疾患 | 骨破壊が起きるケースがある他、悪性骨腫瘍では下肢に対して広範囲に腫瘍疾患用の人工関節やインプラントを入れる場合も。負荷がかかり、反対側肢に変形が進行しやすいと考えます。 |
| 外傷 | 靭帯損傷や半月板損傷、骨折などにより、負荷を軽減する働きを損ねる可能性があります。 |
| 壊死性疾患 | 大腿骨顆部の骨壊死などは、関節の変形を早める可能性が考えられます。 |
| その他 | 神経の損傷で起こる神経病性関節症や、内分泌代謝疾患(ホルモンの病気)による関節破壊が影響します。 |
変形性膝関節症を診断する方法
変形性膝関節症を診断する場合は、基本的には次の流れで行われます。
1.問診:まず患者様の現在の状態をお聞きします。2.視診:膝の見た目を確認します。3.触診:膝を触ったり動かしたりして状態を把握します。4.検査:X線やMRIを確認します。5.診断:1から4までで膝の状態を正確に把握した後、治療方法を考えます。
問診事項
問診で得る情報は、変形性膝関節症の診断や重症度や要因の特定に役立ちます。一般的に下記のような内容を確認します。
・いつから膝の痛みや膝の動く範囲の制限が始まったのか。・痛みや膝の動く範囲の制限は、発症からどのような経過で現在に至るのか。・どんな痛みを感じ、どの程度痛みがひどいのか。・膝のどの部位が痛むのか、それは大腿や下腿の方まで痛むのか。・膝の痛みや可動域制限以外にも、何か別の症状はあるのか。・過去から現在にかけて、スポーツはしていたのか。
視診・触診で行うこと
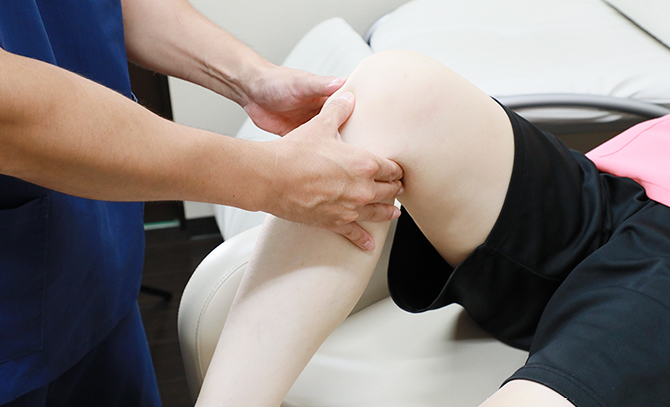
見た目の変形を確認したり、専用のスケールで曲がり具合を確認したりします。
触診では膝を押したり、動かしたりします。様々な誘発テスト(マックマレーテスト、膝の不安定テストなど)を通して、靭帯や半月板の状態を推定します。
画像検査でわかること
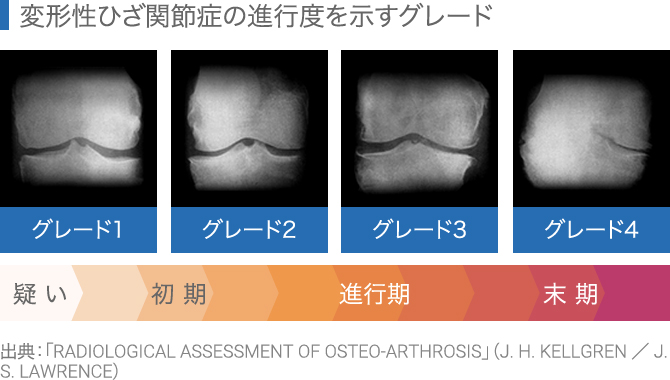
X線(レントゲン)からは、膝関節の変形の程度を把握できます。Kellgren-Laurence分類(以下、KL分類)という指標で膝関節のX線評価を行い、変形の重症度を分類します。
骨の縁がトゲのように変形する「骨棘」の程度、膝関節のすき間が狭いかどうかという「関節裂隙の狭小化」の程度、軟骨の下の骨が固くなって白くなる「軟骨下骨硬化」の程度の確認を行います。
X線だけの検査では主に骨しか写らないため、半月板や靭帯や骨の中の状態まではわかりません。そのため、軟部組織の靭帯や、半月板や骨の内部の状態を詳細に把握するため、MRI検査は行われます。
変形性膝関節症では、膝関節の軟骨が摩耗していくことで半月板の変性が進み、半月板の変性断裂が起こります。靭帯も年齢が進むにつれ変性断裂しますので、半月板と靭帯のMRIによる評価は必要です。また、軟骨を超えて骨内へダメージが及んでいる場合など、重症度が詳細にわかることもメリットです。
<血液検査や関節液検査を行うのはどんなケース?>
変形性膝関節症だけであれば、血液検査や関節液検査を行っても特に異常は認められません。ただ、他の疾患を合併していないか調べるのに有用です。
例えば外傷の有無や、関節リウマチ、偽痛風、痛風、化膿性関節炎と変形性膝関節症の鑑別を行います。
| 血液検査 | 関節液検査 | |
| 変形性膝関節症 | 数値に異常なし | 黄色透明 |
| 外傷がある場合 | – | 血性の関節液に脂肪滴が混じった状態 |
| 関節リウマチ | CRP値や血沈など炎症反応の上昇 | 黄色混濁 |
| 偽痛風 | CRP値や白血球数の上昇 | ピロリン酸結晶の検出 |
| 痛風 | 尿酸値の上昇 CRP値や白血球数が上昇することも |
痛風結晶の検出 |
| 化膿性関節炎 | 白血球数、CRP値、血沈の上昇 | 培養検査で細菌が検出 膿みのような関節液のときも |
変形性膝関節症セルフチェック
膝の痛みが続く方は早めに確定診断を受けることをおすすめしますが、まだ病院にいくほどではないと思われている方もいらっしゃるかと思います。その場合は、あくまで目安になりますが、こちらのチェックリストをご活用ください。
ひとつでも該当する方は、変形性膝関節症が疑われます。
□ 歩きはじめや立ち上がりに膝が痛む(しばらくすると治まる)□ 朝起きたとき、こわばりなど膝に違和感がある□ 正座やしゃがむ動きがしづらい□ 立ち仕事や重いものを持つ仕事、立ち座りの多い仕事をしている□ 膝を伸ばして座ると、床と膝裏の間にこぶし1つほどの隙間ができる
ひとつでも該当する方は、変形性膝関節症を患っている可能性があります。
□ 膝の痛みで階段の上り下りがつらい□ 膝が腫れぼったく熱を帯びている□ 膝の痛みで小走りが難しい□ 動いてから時間がたっても痛みが引かなくなってきた□ 膝を動かすとゴリゴリやミシミシという音がする
病院で行う治療法の種類
病院や整形外科クリニックで変形性膝関節症の診断を受けた場合、まず手術以外の保存療法が行われます。ただ、一定期間行っても検査上変形が強く、症状の改善が見られない場合は、手術による治療が検討されます。
これら保険診療内の治療の他、近年では再生医療の技術を用いた治療法も、自由診療で広がりつつあります。
>変形性膝関節症の再生医療についてはこちらのページをご覧ください。
保存療法で行われる治療の種類
1、薬物療法
主に痛み止めの薬を内服する治療です。対症療法であるため、主に症状の緩和を目的とします。
膝関節の変形の程度が軽く、痛みなどの症状も軽い場合は、1〜2週間程度の服用で症状がなくなったりしますが、将来的には再発する可能性もあります。
疼痛治療薬には主に、NSAIDsと弱オピオイドの2種類があります。いずれも、貼付や内服があり、適応の判断やご希望をお伺いしつつ使用していきます。
| NSAIDs | 弱オピオイド | |
| 一般的な痛み止めで市販されているロキソニンと似た成分を含む内服治療薬 | 主に、NSAIDsで除痛が得たれない場合に使用 | |
| メリット | 市販されているものもあるため、薬局でも自分で買える | NSAIDsより高い鎮痛作用が期待できる |
| デメリット | 長期間の服用で胃腸障害など、副作用の可能性 | 便秘、悪心、嘔吐、眠気などの副作用の可能性 |
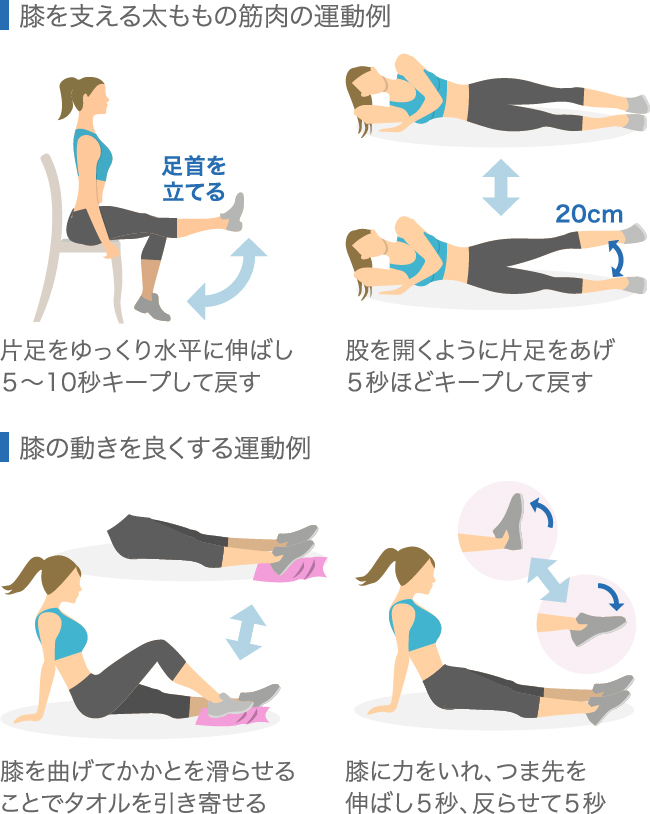
2、運動療法(リハビリ)
筋力訓練で膝周囲(主に大腿四頭筋)の筋力を増大させると、膝の安定性が高まり、痛みの軽減が得られることがあります。また筋力訓練で体重の減量ができれば、膝への負担軽減にもつながります。
さらに、運動療法を毎日続けることは、生活習慣病である糖尿病、脂質異常症、高血圧にとっても良い影響が考えられます。これらの生活習慣病があると、血管が痛んで膝関節への血流も減少するため、軟骨代謝が悪くなり、膝関節への悪影響が考えられます。運動療法はこれら生活習慣病の改善にも有効であるため、膝関節へも良い影響を与えます。
3、関節腔内注射
保険適応には、ヒアルロン酸注射とステロイド注射があります。薬物療法と同様に、症状の緩和を目的に行う治療法です。
ヒアルロン酸注射は、精製したヒアルロン酸を関節腔内に注射する治療法で、痛みや炎症を軽減する効果があります。一方、ステロイド注射には強力な抗炎症作用があり、膝関節の強い痛みや炎症があるときに効果を発揮します。ただしステロイドの頻回な関節注射は、関節破壊のリスクが伴います。ヒアルロン酸注射も局所の痛みや腫れなど軽微なリスクはありますが、副作用をあまり気にしたくない方はヒアルロン酸注射の選択になります。
ヒアルロン酸注射やステロイド注射との違いについて、詳しくはこちら
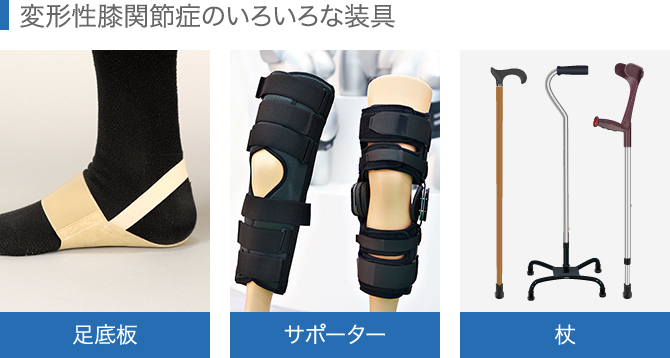
4、装具療法
装具にもいろいろあります。薬物療法や運動療法と併用して、日常行動の補助に用いることがあります。
例えば、足底板の着用があります。いわゆる靴に中敷きをしくインソールを使うということです。足の外側を高くした中敷きを用い、膝のO脚を矯正し、膝の負担を減らす方法です。靴にいれるだけなので、簡易に使用できるというメリットがあります。
また、膝の周囲にサポーターを巻くことによって、膝の負担感を減らすよう方法も。支柱付きのサポーターによって、安定感を高めたものがあります。これも簡易に使用できますが膝周囲を覆うので、ゴツゴツして夏は暑かったりします。あまり着け過ぎて強固な固定をずっと継続してしまうと、膝が拘縮してしまう可能性があるので注意しましょう。
その他、膝への負担軽減や転倒防止の目的で杖を使用することもあります。
手術療法の種類と違い
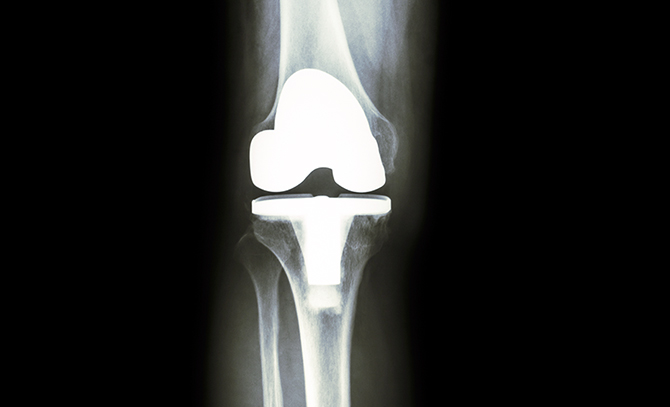
1、人工膝関節置換術
他の手術と比べ、除痛性、安定性、耐久性なので面では優れておりますが、合併症のリスクが高いこともあり、適応をある程度限定して行います。主に60歳以上で、膝痛のために日常生活に支障がでていること、保存療法で効果が得られないこと、レントゲン写真で高度に変形していることが適応としてあげられます。
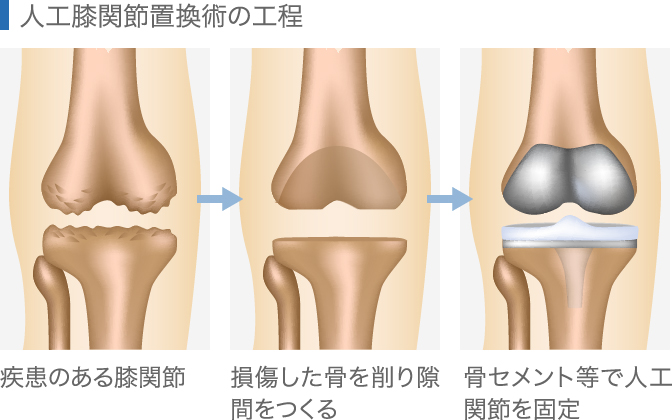
方法としては膝前面を12~15cmほど切開し、変形した膝の骨を大腿骨側と脛骨側を削り、人工の関節が入るようにすき間をつくり、その隙間に骨セメント等を接着剤として、人工の関節に置き換える治療です。術後早期には車いすで生活し、痛みの程度に応じて、2〜4日ほどは可動域訓練と全荷重での歩行訓練、2〜3週間で杖歩行、階段歩行のリハビリを行い、術後約3週間で退院となります。
主な合併症は、手術にともなう出血、細菌が原因でおこる感染症、下肢の静脈血管内に血の塊ができる静脈血栓症(エコノミークラス症候群)があります。
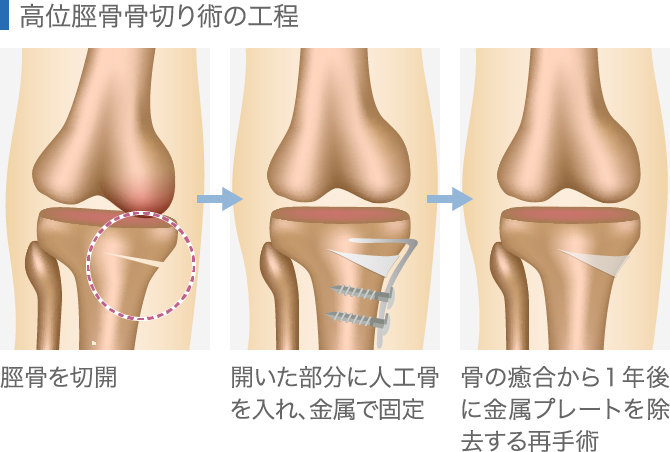
2、高位脛骨骨切り術
変形してしまった膝の骨の一部を切って角度を矯正するのが、脛骨の骨切り術です。
関節機能を温存でき、膝の曲げ伸ばしは手術前と同じようにでき、動きや運動に制限がないことがメリットです。ただ、骨同士がくっつくまで時間がかかること、骨切り周囲の痛みが取れるまで時間がかること、金属プレートを抜くために骨が癒合してから1年後に抜釘の再手術があることなどがデメリットにあります。そのため、50歳前後の、比較的若い患者さまに適応があります。
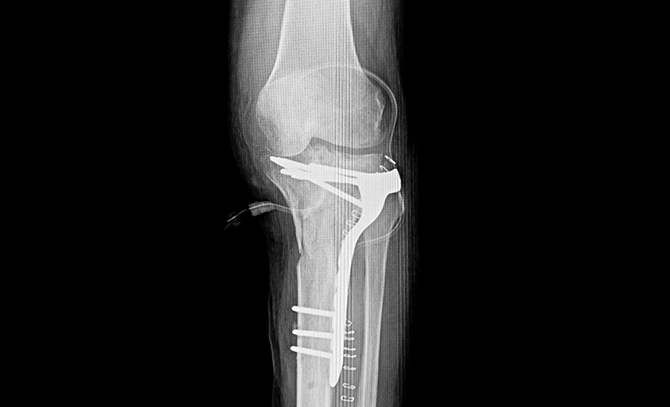
手術方法は、まず脛骨の上部を斜めに切り取ります。下肢の変形が矯正されるように角度をつけ、骨の位置を調整したら、人工骨を入れてすき間を埋め、金属プレートで固定をします。
リハビリは術後1週間で部分的に体重をかけ、術後2週間で全体重をかけ、術後3週間前後が退院目安です。
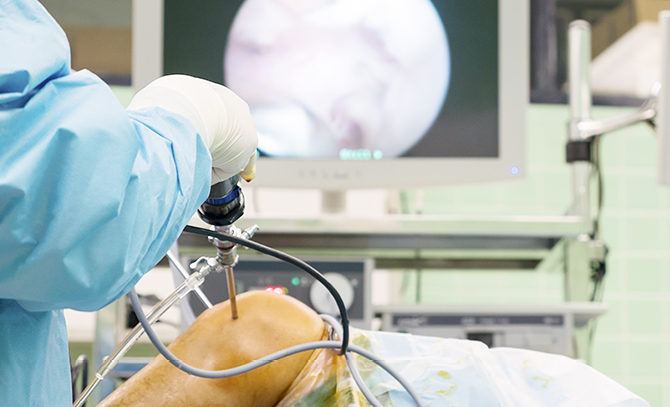
3、関節鏡手術
膝の一部に1cmほどの小さい穴を3か所程度あけて挿入したカメラで、内部を観察しながら、処置を行います。変形性膝関節症に対するこの手術の目的としては、単純に関節内の炎症を起こす原因物質を除去するための洗浄、増殖した滑膜の切除などです。
関節の変形や破壊の進行を止めるものではないため、現時点での治療効果の限界も否めません。ただ、関節鏡のよる手術は低侵襲であり、術後は早ければ翌日、かかっても2〜3日程度で退院です。そのため、高齢で肺疾患や心臓疾患があり、体の負担が大きな手術に耐えられない患者さまに適応があります。
【参考リンク】
Q: 治療後のリハビリ期間はどれくらいですか?
よくある質問
予防や悪化させないためにできることはありますか?
①肥満の予防、改善
毎日定期的に運動することと、栄養バランスを考えた食事の意識が基本です。BMI値22前後を目指し、体重コントロールを行いましょう。
②生活習慣病の予防と治療
糖尿病、脂質異常症、高血圧がある場合は、必要に応じて治療しましょう。血流や軟骨代謝が悪くなり、膝関節の状態が悪化する可能性があります。
③膝の負担のすくない運動
運動療法の解説でご紹介した大腿四頭筋の筋力訓練や、ウォーキングをしましょう。筋力が弱いと進行しやすいので、しっかりとした筋力をつける意識が大切です。また運動するときは転倒して骨折しないよう、安全な場所で行いましょう。ウォーキングもアスファルトでなく、公園や運動場などの土の上で行うのが膝にとっては望ましいです。
④サポーターや温熱用品で温める
冷えると膝の痛みが出やすくなります。市販されているサポーターや温熱用品で温めて、血行促進しましょう。温めるときは適度に保温し、低温やけどには注意しましょう。
⑤膝への衝撃を緩和する靴
靴の中敷きでクッション性を高め、膝への衝撃を減らします。また荷重のバランスを調整し、膝軟骨へのストレスを軽減することで進行を抑えます。適切な靴を履くことは歩行状態を安定させ、転倒リスクの軽減にもつながります。
⑥骨粗しょう症の治療と予防
膝関節周囲の骨がスカスカでもろくなると、軟骨下骨折が起こりやすく、骨がつぶれて変形性膝関節症が進行します。骨密度を維持し、健康な骨を保ちましょう。
⑦膝に負担のかかる動作は避ける
日常生活にも膝に負担のかかる動作はいろいろあります。重いものを持つこともそうですが、正座や和式トイレにも言えます。椅子や洋式トイレを利用する頻度を増やすことも対策のひとつです。
20代でも変形性膝関節症になることはありますか?
一般的に、膝を酷使している場合は若い年齢であっても患う可能性はあります。例えば、激しいスポーツや重労働に従事している場合です。
また原因についての解説でお話したように、2次性の膝関節症になる可能性のある病気やケガをしている場合も同様です。
痛いと薬に頼っていますが良くないですか?
内服薬は痛みを緩和するための対症療法です。変形性膝関節症を治す作用はありません。痛みがつらいときには使用しても良いとは思いますが、長期的に飲みつづけることは副作用の懸念もあります(副作用については、ページ中盤にある保存療法の薬物療法の解説をご覧ください)。
手術したらできなくなることはありますか?
変形性膝関節症の手術にはいくつかありますが、末期の標準治療は人工膝関節置換術です。この手術後の生活は、術前の状態や術後の経過によって違ってくる側面もおおいにありますので、一概には言えませんが、正座ができなかったり、膝の可動範囲が狭くなったりすることがあります。
また、最近の人工関節は15〜20年ほどは持ちますが、激しい運動を行うなど膝の使用状態によっては、早いと5年程度で人工関節の再置換術が必要になります。
手術以外に方法はあるのでしょうか?
従来は、進行した変形性膝関節症の場合、手術療法の選択でした。しかし、近年は再生医療など先進的な治療法が、自由診療で広がりつつあります。当院でもPRP-FD注射と培養幹細胞治療という選択が可能です。
当院で行うPRP-FD注射や培養幹細胞療法は、体への負担が少なく、日帰りで治療が可能です。手術をしたくない方や受けようか悩んでいる方、手術するほど膝の状態は悪くないけど鎮痛薬やヒアルロン酸注射などの保存治療で症状がとれない方、早めに進行を予防していきたい方などは、いつでもお気軽に当院へご相談ください。
脚注
- [1]∧Yoshimura N, et al. Prevalence of knee osteoarthritis, lumbar spondylosis, and osteoporosis in Japanese men and women: the research on osteoarthritis/osteoporosis against disability study. J Bone Miner Metab. 2009 Jul; 27(5): 620-628.
- [2]∧理化学研究所「変形性関節症の新たな原因遺伝子「GDF5」を発見 」2007年3月26日
- [3]∧理化学研究所「膝の変形性関節症の原因遺伝子「DVWA」を同定 」2007年7月12日